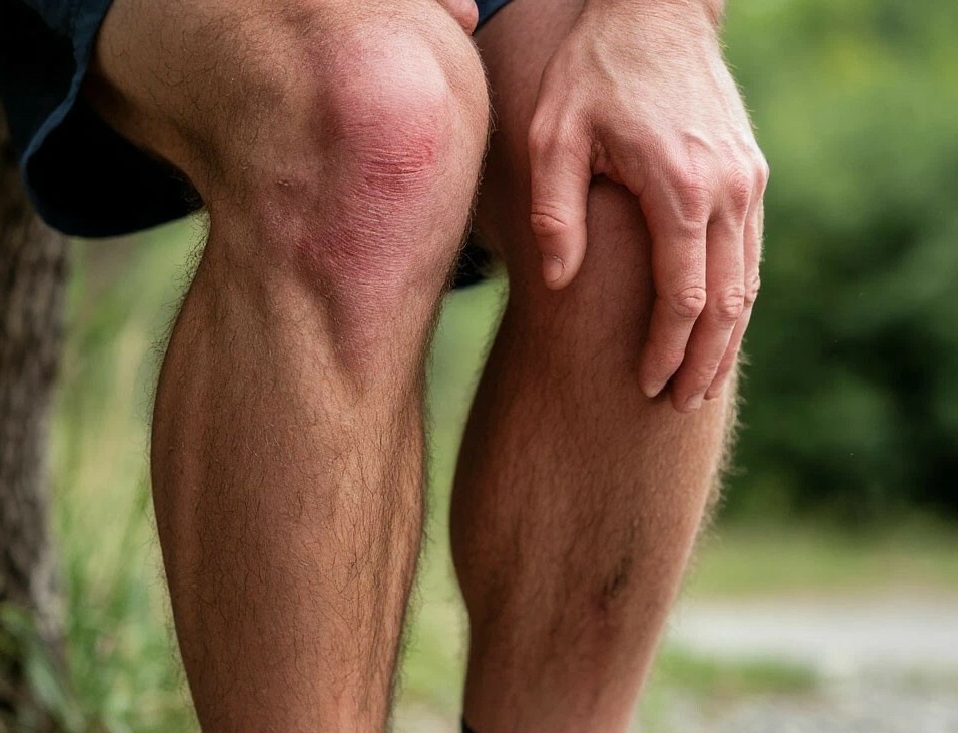
Боль в колене — не просто дискомфорт, а важный сигнал организма. Она может возникать внезапно после травмы или развиваться постепенно, становясь постоянным спутником. Эта статья носит исключительно информационный характер и поможет вам разобраться в возможных причинах, современных подходах к диагностике и общих принципах лечения. Она не заменяет консультацию специалиста. При возникновении боли первым и самым важным шагом должно стать обращение к врачу — травматологу-ортопеду, ревматологу или хирургу.
Почему болят колени?
Дискомфорт и боль в колене могут возникать по разным причинам, от резкой травмы до медленно развивающегося хронического заболевания. Понимание корня проблемы — первый шаг к эффективному лечению.
1. Травматические повреждения
Здесь сустав страдает из-за внезапного сильного воздействия. Это наиболее очевидные причины боли.
- Разрыв мениска. Частая травма у спортсменов и активных людей. Мениски — это хрящевые «прокладки», амортизирующие нагрузку между костями. Их разрыв можно сравнить с повреждением демпфера в подвеске автомобиля: нарушается плавность хода, возникает боль, отек и чувство «блокады».
- Повреждение связок (ПКС, ЗКС, боковых). Связки — это прочные «канаты», стабилизирующие сустав. При их растяжении или разрыве колено теряет стабильность, появляется ощущение «подламывания», особенно при поворотах.
- Переломы и вывихи. Серьезные повреждения, требующие немедленной медицинской помощи. В этой ситуации необходима точная «сборка» и фиксация всех элементов.
2. Артроз (гонартроз)
Это дегенеративное заболевание, при котором постепенно истончается и разрушается суставной хрящ. Процесс напоминает стирание протектора на шине: чем больше «пробег» и нагрузка, тем сильнее износ. Хрящ теряет гладкость, кости начинают тереться друг о друга, что вызывает боль, скованность и характерный хруст. На поздних стадиях организм формирует костные шипы (остеофиты), которые лишь усиливают дискомфорт.
3. Артриты
В отличие от артроза, артриты — это воспалительные заболевания.
- Ревматоидный артрит. Аутоиммунное заболевание, при котором иммунная система ошибочно атакует собственные суставы, вызывая хроническое воспаление, боль и деформацию.
- Подагрический артрит. Вызван отложением в суставе кристаллов мочевой кислоты. Приступ подагры сравним с тем, как если бы в шарнир попала колючая песчинка: возникает острая, нестерпимая боль, часто ночью.
- Инфекционный (септический) артрит. Развивается при попадании бактерий прямо в суставную полость. Это опасное состояние с сильной болью, лихорадкой и требует срочного лечения антибиотиками.
4. Воспаление околосуставных тканей
Сам сустав может быть цел, но страдают окружающие его структуры.
- Бурсит — воспаление синовиальных сумок (бурс), маленьких «мешочков» с жидкостью, которые смягчают трение. Их воспаление вызывает локальную боль и отек.
- Тендинит — воспаление сухожилий, чаще всего надколенника («колено прыгуна»). Возникает из-за хронической перегрузки.
5. Факторы риска:
- Избыточный вес. Каждый лишний килограмм многократно увеличивает нагрузку на колени.
- Возраст. Естественные процессы регенерации тканей замедляются.
- Интенсивные или неправильные физические нагрузки.
- Наследственность и некоторые системные заболевания.
Как лечат больные колени?
Лечение всегда комплексное и зависит от точного диагноза, стадии заболевания и индивидуальных особенностей.
Процедуры направлены на уменьшение боли, снятие воспаления и активацию собственных восстановительных сил организма.
- Ударно-волновая терапия (УВТ): эффективна для разрушения кальцинатов и стимуляции кровотока.
- Лазеротерапия и магнитотерапия: снимают воспаление, ускоряют заживление.
- Электрофорез: помогает доставить лекарственные вещества глубоко в ткани.
- Криотерапия (лечение холодом): быстро снимает острую боль и отечность.
- Лечебная физкультура (ЛФК): ключевой метод для укрепления мышц, стабилизирующих сустав, и восстановления подвижности.
Медикаментозная терапия:
- НПВП (Ибупрофен, Диклофенак и др.): золотой стандарт для снятия боли и воспаления. Применяются в виде таблеток, мазей или инъекций.
- Хондропротекторы (глюкозамин, хондроитин): «стройматериал» для хряща. Эффективны на ранних стадиях артроза при длительном курсовом приеме.
- Гиалуроновая кислота: «протез» синовиальной жидкости. Вводится инъекционно в сустав для улучшения смазки и амортизации.
- Кортикостероиды: мощные противовоспалительные гормоны для внутрисуставных инъекций. Применяются строго по показаниям из-за возможных побочных эффектов.
- Антибиотики: обязательны при инфекционном артрите.
Коррекция питания и БАДы
Правильный рацион и добавки не заменяют лечение, но создают благоприятную среду для восстановления.
- При артрозе: добавки с глюкозамином, хондроитином, коллагеном II типа и MSM (метилсульфонилметан).
- При воспалении (артрит): полезны куркумин (экстракт куркумы), босвеллия, омега-3 жирные кислоты и экстракт шиповника.
- Для здоровья костей: необходим достаточный уровень кальция, витаминов D и K2, магния.
Хирургическое лечение
Применяется когда консервативные методы исчерпаны: артроскопия (малоинвазивная операция), остеотомия, эндопротезирование коленного сустава (замена сустава на искусственный).
Комплексный подход — залог успеха
Здоровье коленей — это результат заботы и внимания. Наиболее эффективна стратегия, сочетающая:
- Своевременную диагностику у специалиста (ортопед, травматолог, ревматолог).
- Адекватное лечение, соответствующее конкретной причине и стадии болезни.
- Регулярную реабилитацию (ЛФК, физиотерапия) для восстановления функции.
- Мудрую профилактику: контроль веса, умеренные и правильные физические нагрузки (плавание, велосипед, ходьба), сбалансированное питание и защита суставов от травм.
При появлении боли, отёка, скованности в коленном суставе необходимо как можно скорее обратиться к квалифицированному специалисту для постановки точного диагноза и назначения правильного лечения.